ご挨拶
消化管・肝胆膵内科概要
消化管・肝胆膵内科は、消化管疾患、肝胆膵疾患を専門に診療しております。思いやりのある心で信頼される優れた医療を提供し、全ての患者さんが満足いただけるよう、スタッフ一同日々努力しています。令和7年度は22名のスタッフで診療にあたっていますので、どうぞよろしくお願い致します。

消化器病センター長兼消化管・肝胆膵内科主任部長のあいさつ
仙台オープン病院は、全国で初めて地域医療支援病院として認定された紹介・外来型の医師会病院です。消化器病センターは消化管・肝胆膵内科と消化器外科が緊密な連携をとり、幅広く専門性の高い医療を行っております。
消化管・肝胆膵内科は年間約23,000件の内視鏡検査や治療を、消化器外科は年間約1,300件の手術を行い、日本有数のhigh volume centerとして全国でも高い評価を得ています。
専門的医療を数多く提供できるのは、登録医の先生方や近隣や東北各地の病院から多くの患者さんを外来または救急で御紹介頂いているおかげであり、この場をお借りして感謝申し上げます。また併設している健診センターで要精査とされた患者さんの精密検査を担当することで、健診受検から精査まで迅速に対応して、適切な医療を提供しています。
日進月歩で発展する医療ではありますが、常に最新の診療を的確に提供できるように、当科では国内および国際学会に積極的に参加しています。また、患者さんにとり、更によい医療が提供できるように患者さんの御協力を頂きながら臨床研究も行っています。
日々多くの患者さんを入院そして外来で担当しておりますが、ひとりひとりの診療には万全を期しております。当院の理念である「おもいやりのある心で信頼される優れた医療を提供します」のもと、スタッフ一丸となって最大限の努力をはらっております。お気づきの点がございましたら、遠慮なくご要望や指摘頂ければと思います。何卒よろしくお願い申し上げます。
診療内容
消化器内視鏡センター

12室の内視鏡室と2室の内視鏡システムを備えたX線TV室で、年間23, 000件(100-120件/日)の内視鏡検査を行っています。ハイビジョン内視鏡ビデオスコープシステムと多目的デジタルX線TVシステムなど随時最新式の機種に変更して最先端の医療を提供できるようにしています。午前は上部消化管内視鏡検査、下部消化管内視鏡検査、超音波内視鏡検査を、午後は主に特殊な内視鏡治療を実施しています。隣接している腹部超音波室では、年間約10, 000件の腹部エコーで肝胆膵疾患の診断を行っています。
日本消化器内視鏡学会および日本消化器病学会に認定された指導医もしくは専門医が検査を主に担当し、安全で質の高い医療が提供できる体制をとっています。
全ての内視鏡検査において、パンフレットを用いて説明し、患者さんにご理解いただいた上で診療を提供しています。また、苦痛の少ない内視鏡検査を心がけており、鎮静剤を積極的に使用しています(運転して帰る方は使用できません)。内視鏡の洗浄にも万全な体制をとり、専任のスタッフが10台の洗浄機で1件1件洗浄消毒しています。
学術活動への取り組み
多くの患者さんを担当することから、新たな知見を発表することや新たな手技の開発、改良を行うことは、われわれの責務と考えています。
学会発表、論文執筆、講演、多施設共同研究への参加、学会や国の研究グループとしての研究など、多岐にわたる学術活動に積極的に取り組んでいます。DDW(アメリカで開催)やUEGW(ヨーロッパで開催),APDW(アジアで開催)など海外の学会参加や発表も積極的に行っています。
また、積極的な海外への情報発信を推進するために、週1度英会話講師を招いています。Native Englishはもちろんのことながら、医学論文や医学系学会発表を校閲してきた実績があり、医学英語や論文英語にも精通しています。
近年では積極的に前向き研究や多施設共同研究に取り組んでおり、高いエビデンスを構築するための活動を続けています。前向き研究の実施には、様々なノウハウを必要としますが、実現のための指導体制が充実しています。
これらの活動が認められ、全国の施設から研修のための見学や国内留学が絶えません。また、当科主催の内視鏡ライブセミナー(仙台内視鏡治療ライブセミナー)や研究会等を通じて社会貢献に務めています。
現在症例登録受付中の前向き研究
消化管領域
- 全大腸内視鏡挿入困難例に対するCT colonography有用性に関する前向き比較試験(岡野)
- 表在性非乳頭部十二指腸上皮性腫瘍に対する浸水下内視鏡切除における右側臥位の有用性に関する前向き研究(嶋田)
- 新型上部消化管用細径処置スコープEG-840TPを用いた早期胃癌の診断能に関する前向き研究(嶋田)
- 新型上部消化管用細径処置スコープEG-840TPを用いた食道・胃内視鏡的粘膜下層剥離術の前向き研究(佐藤)
- 全大腸内視鏡検査におけるサルプレップ®による前処置の有用性に関する前向き研究(渋谷)
- 大腸内視鏡検査の前処置におけるサルプレップ®とニフレック®の使用感に関するアンケート調査(渋谷)
- 同一病変に対する早期胃癌の検出力における白色光観察と第3 世代狭帯光観察の比較試験(NTT関東病院.窓口:駒林)
肝胆膵領域
- 上部消化管術後再建症例における悪性胆道閉塞に対するEUS下ドレナージ対バルーン内視鏡下ERCPに関する多施設共同RCT(RedBall Study)(菅野)
- 新規0.018インチガイドワイヤーによる超音波内視鏡下インターベンションの治療成績に関する前向き研究(菅野)
- 直接経口抗凝固薬内服の内視鏡的乳頭切開術関連出血に対する影響に関する多施設前向き試験(東京医科大.窓口:菅野)
- 「家族性膵癌家系または遺伝性腫瘍症候群に対する早期膵癌発見を目指したサーベイランス方法の確立に関する試験(Diamond study)」多施設共同前向き研究(国立がん研究センター中央病院.窓口:越田)
- 悪性胆道狭窄に対する金属ステント留置時の予防的胆嚢ステントの有用性に関する前向き研究(Pegasus Study)(小堺)
- 膵に“くびれ所見”を認める症例に関する多施設共同前向き観察研究(東北大.窓口:越田)
- 切除不能胆道癌に対する9クール以降も3剤併用を企図するゲムシタビン+シスプラチン+デュルバルマブ(MEDI4736)治療の安全性・有効性を評価する第Ⅱ相試験(和歌山県立医大.窓口:越田)
- 無症候性胆管結石に対する内視鏡治療と経過観察を比較する多施設前向き研究(胆道学会.窓口:菅野)
【症例登録終了後の前向き研究】2024年3月現在未出版の研究
消化管領域
- 大腸腫瘍に対する酢酸散布NBI拡大観察の診断能を検討する前向き研究(清水)
- 85 歳以上の超高齢者における早期胃癌内視鏡的 粘膜下層剥離術の予後予測因子に関する多施設共同研究 (岩手医科大学)
- 粘膜筋板もしくは粘膜下層に浸潤する食道表在癌の 内視鏡的切除後の予後・転移再発に関する多施設共同研究(東北大学)
- 80 歳以上の食道表在癌に対する 治療選択システム確立にむけた前向き研究(大阪国際がんセンター)
- 80 歳以上の早期胃癌患者に対する治療選択システム確立にむけた前向き研究(東北大学)
- 医療品質向上を目的とした上部消化管内視鏡機器向けAI機能開発にむけた前向き研究(企業治験)
- 大腸内視鏡診断支援システムの機能追加/性能向上を目的とした前向き研究(企業治験)
- 低容量アスピリン服用中の胃腫瘍症例に対するESDにおける消化管出血リスクについての多施設共同RCT
- 食道表在癌に対する食道学会拡大内視鏡分類の有用性についての多施設共同前向き試験
- Web登録システムを用いた早期胃癌内視鏡切除症例の前向きコホート研究
肝胆膵領域
- 分枝型IPMN高リスク群の経過観察における適切な検査間隔についての前向き試験(当科)(解析中)
- 分枝型IPMNを含む膵嚢胞の自然史に関する前向き追跡調査 (当科)(解析中)
- 中下部胆道閉塞を伴う切除不能膵癌に対する10mm径対14mm径金属ステントの多施設RCT(静岡県立がんセンター)
- 胆嚢癌の診断と治療方針・予後に関する前向き観察研究(東北大学)(追跡中)
- 10mm未満膵嚢胞性病変の多施設前向き研究(日本膵臓学会)(追跡中)
- 分枝型IPMN前向き追跡調査(日本膵臓学会)(解析中)
- 「人工知能を用いたIPMN良悪性診断の有用性の検討」多施設共同研究(膵臓学会,愛知県がんセンター.窓口:越田)
- 「早期ステージ膵臓がんにおけるゲノム解析による新規分子診療標的の同定」後方視探索的多施設共同研究(JEDPAC.窓口:越田)
- 「膵腺房細胞癌の実態調査」多施設共同研究(膵臓学会,自治医大.窓口:越田)(解析中)
- 「膵管内乳頭粘液性腫瘍症例における膵液細胞診による術前病理診断と切除標本による最終病理診断の比較」多施設共同研究(膵臓学会,福岡大学筑紫病院.窓口:越田)(解析中)
- 肝外胆管癌術前側方進展度診断におけるSpyBiteTM Max 胆道鏡下マッピング生検の最適な生検回数に関する前向き予備試験(小川)
- 慢性膵炎による難治性疼痛に対する内科的インターベンション治療と外科治療の比較検討 (日本膵臓学会,近畿大学.窓口:越田)
【近年の主な出版済みの前向き研究】2024年3月までに当科から論文として報告された前向き研究
- 非切除悪性肝門部領域胆管狭窄に対する金属ステント対インサイドプラスチックステントの有用性に関する多施設共同RCT (Kanno Y, Gastrointest Endosc 2023)
- EUSガイド下ドレナージにおける新型らせん型ダイレーターの有効性と安全性に関する前向き臨床試験(Ogawa T, DEN Open2022)
- Roux-en-Y再建腸管におけるY吻合部の空腸ヒダ観察による輸入脚同定能の前向き研究(Kanno Y, Dig Endosc 2021)
- 外来消化器内視鏡検査におけるプロポフォール鎮静の前向き評価(Kanno Y, Clin Endosc 2020)
- 切除不能膵癌による疼痛に対するEUS下腹腔神経叢融解術に関する多施設無作為化比較試験(以下,RCT)(Kanno Y, Gastrointest Endosc 2020)
- 肝外胆管癌の術前側方進展度診断におけるSpyGlass DSTMとSpyBiteTMを用いたマッピング生検の有用性に関するRCT(Ogawa T, Surg Endosc 2020)
- 肝外胆管癌の術前側方進展度診断におけるSpyGlass DSTMの診断能に関するパイロット研究(Ogawa T, Endosc Int Open 2018)
- 胃内視鏡的粘膜下層剥離術(以下,ESD)における糸付きクリップ使用に関するRCT(小池, Gastroenterol Endosc 2014)
- 胃ESD中の送気に関する空気対二酸化炭素のRCT(Maeda Y, Endoscopy 2013)
- ERCにおける造影法対ガイドワイヤー法の多施設RCT(Kobayashi G, DEN 2013)
- 胆汁細胞診におけるcell block法対スメア細胞診のRCT(Noda Y, DEN 2013)
- 膵液細胞診におけるcell block法対スメア細胞診のRCT(Noda Y, DEN 2012)
- 胃ESD時のプロポフォール麻酔に関する前向き研究(Yamagata T, Intern Med 2011)
- 膵管ガイドワイヤー留置法におけるERCP後膵炎予防目的の膵管ステント留置に関するRCT(Ito K, J Gatroenterol 2010)
- 大腸内視鏡挿入における先端フードの有用性に関するRCT(Harada Y, GIE 2009)
- イレウス管挿入における経鼻内視鏡の有用性に関するRCT(Kanno Y, GIE 2009)
略語一覧
- RCT: 無作為化比較試験
- EUS: 超音波内視鏡
- ESD: 内視鏡的粘膜下層剥離術
- ERCP: 内視鏡的逆行性胆管膵管造影
- PTGBD: 経皮経肝胆嚢ドレナージ
- PTGBA: 経皮経肝胆嚢穿刺吸引
- IPMN: 膵管内乳頭粘液性腫瘍
対象疾患
肝胆膵疾患の診療
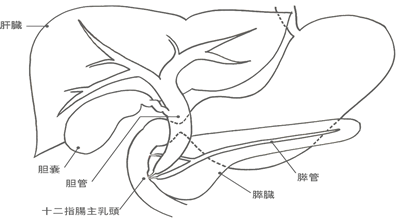
内視鏡的逆行性胆管膵管造影(ERCP)や超音波内視鏡検査(EUS)を用いた胆膵領域の内視鏡診断と治療に関しては、全国でも屈指の施設として知られています。診断においては、これら以外にMRIやCTも駆使して、より負担を軽減しながら、的確な診断を行うよう務めています。
治療では、胆管結石に対する内視鏡治療や胆道ドレナージ術は、最も得意とする分野で、豊富な経験を有し、近隣や東北の施設から治療困難例が紹介され、高い信頼を得ています。
急性胆のう炎や胆管炎、膵炎の急性期疾患も24時間対応が可能です。
急性胆のう炎は、現在ガイドラインにて早期手術が推奨されており、消化器外科と連携しながら、最短の治療日程を提供しています。胆膵の腫瘍に対する化学療法や肝疾患においては日本消化器病学会の専門医や日本がん治療認定医が、ガイドラインに則した適切な治療を提供しています。
| 肝胆膵疾患の主な診療疾患について | |
|---|---|
| 膵胆道疾患 | 胆石症(胆のう結石、胆管結石) 胆道感染症(胆管炎、胆のう炎) 原発性硬化性胆管炎 IgG4関連硬化性胆管炎 胆のう腺筋腫症 胆のうポリープ 胆道がん(胆のうがん、胆管がん、乳頭部がん) 急性膵炎 慢性膵炎 自己免疫性膵炎 膵がん 膵神経内分泌腫瘍 嚢胞性膵疾患(IPMN、MCN、SCN、仮性嚢胞) |
| 肝疾患 | ウイルス性肝炎(A、B、C型肝炎) 脂肪肝(NAFLD、NASH) 肝硬変 自己免疫性肝炎 原発性胆汁性肝硬変 肝内結石 肝がん 肝血管腫 肝嚢胞 肝膿瘍 |
| 肝胆膵疾患の主な診断と治療について-内視鏡的逆行性胆管膵管造影(ERCP)関連手技- | |
|---|---|
| 膵胆道 (すいたんどう)疾患 |
胆道造影 胆汁採取•細胞診 胆管生検•乳頭部生検 管腔内超音波検査(IDUS) 経口胆管鏡(POCS) 内視鏡的乳頭括約筋切開術(EST) 内視鏡的乳頭バルーン拡張術(EPBD) 内視鏡的乳頭ラージバルーン拡張術(EPLBD) 内視鏡的胆管ドレナージ術(EBD) 胆管結石除去術 内視鏡的経鼻胆管ドレナージ術(ENBD) 内視鏡的経鼻胆のうドレナージ術(ENGBD) 内視鏡的乳頭部切除術 |
| 膵(すい)疾患 | 膵管造影 膵液採取•細胞診 膵管生検 IDUS 経口膵管鏡(POPS) 膵管口切開術 膵石除去術 膵管ドレナージ術 |
| 肝胆膵疾患の主な診断と治療について-超音波内視鏡検査(EUS)関連手技- | |
|---|---|
| 胆道疾患 | 超音波内視鏡下穿刺吸引細胞診(EUS-FNA) EUS下胆管造影 EUS下胆管ドレナージ術(EUS-BD) EUS下胆のうドレナージ術(EUS-GBD) |
| 膵(すい)疾患 | EUS-FNA EUS下膵嚢胞ドレナージ術 EUS下膵管造影 EUS下膵管ドレナージ術(EUS-PD) EUS下腹腔神経叢ブロック(EUS-CPN) |
| 膵胆道腫瘍に対する 化学療法、緩和医療 |
|
| 肝疾患 | 肝動脈化学塞栓療法(TACE) 経皮的ラジオ波焼灼療法(RFA) 経皮的エタノール注入療法(PEIT) |
| 肝腫瘍に対する化学療法、 緩和医療 |
|
主な疾患に対する治療(※治療内容は同じ病気でも異なることがあります)
消化管・肝胆膵内科
肝胆膵関連
消化管関連
急性胆管炎に対する内視鏡治療
急性胆管炎は、胆汁(たんじゅう)のうっ滞(たい)により胆管内腔の胆汁および胆管壁に炎症(えんしょう)をきたす感染症です。
原因となる病気は、胆管結石が最も多く、悪性腫瘍(膵がん、胆管がん、胆のうがんなど)で発症することもあります。診断は発熱、黄疸(おうだん)、腹痛などの症状と、血液検査と画像診断で行われます。
画像診断には、腹部エコー検査、CT、MRI)あり、胆管の閉塞(へいそく)や拡張を判断します。原因となる起因(きいん)菌は、腸内細菌叢(さいきんそう)である大腸菌やクレブシエラ、腸球菌(ちょうきゅうきん)などです。うっ滞(たい)した胆汁の流れを改善する治療を胆道ドレナージ術と呼びます。
胆道ドレナージ術には主に内視鏡的アプローチと経皮(けいひ)的アプローチ(皮膚と肝臓を介して行う方法)がありますが、現在は前者の内視鏡治療が主に行われています。また、胆道ドレナージ術には、胆管内にステント(チューブ)を留置する場合(EBS)と経鼻(けいび)的に胆管内にチューブを留置する場合(ENBD)があります。
EBS,ENBD共に利点、欠点があり、胆管炎の重症度や胆汁の性状、患者さんの状態に応じて使い分けます。EBSは胆汁の流れが生理(せいり)的ですが、ステント閉塞(へいそく)をきたす場合があります。ENBDは鼻からチューブが出ているため、鼻の違和感やチューブ管理の煩(わずら)わしさがありますが、胆汁の性状を肉眼的に確認でき、胆管内を洗浄することも可能です。
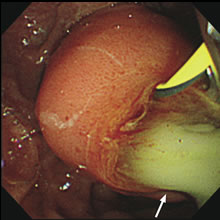
- 急性胆管炎の内視鏡像:
- 十二指腸乳頭部から膿汁(矢印)が
- 排出されている。
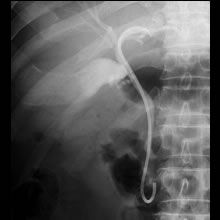
- 胆管ステント留置術(EBS)のレントゲン像
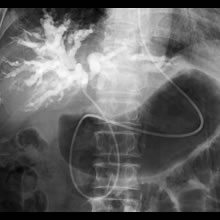
- 胆管がんのレントゲン像:
経鼻的胆管ドレナージ術(ENBD)を施行した。
胆管結石に対する内視鏡治療
肝臓で作られる胆汁(たんじゅう)は,胆管(たんかん)を通って十二指腸乳頭部(にゅうとうぶ)から流れ出て、食べ物の消化を行います。内視鏡を使って十二指腸乳頭部からさまざまな検査や治療を行う方法を、内視鏡的逆行性胆管膵管造影検査(ERCP)といいます。ERCPでは、胆管結石の有無を診断し、引き続いて結石を除去する治療を行うことができます。
方法と手順
- 麻酔(ますい):のどのスプレー麻酔,苦痛を和らげる注射の鎮静剤(ちんせいざい)などの麻酔を行います。
- 胆管造影:内視鏡を口から挿入します。乳頭部から胆管に細い管を挿入し,レントゲンに写る造影剤(ぞうえいざい)を注入して結石を確認します。
- 乳頭を電気メスで切開もしくはバルーン(風船)で拡張します。バスケット鉗子で結石をつかんだり,バルーン鉗子で結石をかきだしたりして結石を除去します。結石が大きい場合には破砕(はさい)用バスケット鉗子で結石を砕くこともあります。また治療困難例では、胆道鏡(たんどうきょう)という内視鏡を胆管に挿入して、電気水圧結石破砕術(EHL)併用して治療することもあります。
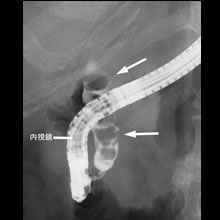
- 胆管結石のレントゲン像:
- 胆管内に多数の結石(矢印)を認めます
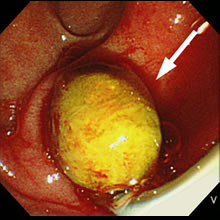
- 胆管結石の内視鏡上:バルーン鉗子で
結石をかきだして除去しています。
術後再建腸管に対するERCPを用いた内視鏡治療
胃や食道,胆管,膵臓などの手術によって、下図のように腸管(ちょうかん)の再建(さいけん)を行っている場合には、ERCPによる内視鏡治療を行うためには、通常の内視鏡より長い小腸内視鏡(バルーン内視鏡)を用います。乳頭部(にゅうとうぶ)までの内視鏡挿入には、通常のERCPに比較して時間を要します。
乳頭部まで挿入後は、通常のERCPと同様の手順で行いますが、治療の難易度が高いために検査時間は全体で60-90分程度(時に120分を超えることもあります)となります。

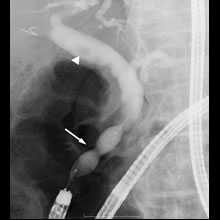
- 術後再建腸管の胆管結石のレントゲン像:
- 胆管内に結石(矢印)を認め、乳頭部を
バルーン(矢印)で拡張しました。
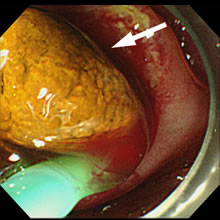
- 胆管結石の内視鏡像:バルーン鉗子で
結石をかきだして除去しました。
胆道狭窄に対する胆道ステント留置術
閉塞(へいそく)性黄疸とは胆管閉塞による胆汁のうっ滞(たい)により黄疸(おうだん)を発症する疾患群です。
原因には良性(慢性膵炎による胆管狭窄(きょうさく)、IgG4関連硬化性(こうかせい)胆管炎、原発性硬化性(こうかせい)胆管炎など)や悪性(胆道がん、膵頭部がんなど)の疾患があります。
黄疸を改善するために、閉塞した胆管にプラスティックまたは金属のステント(チューブ)を留置します。留置する方法は、ERCPを用いて乳頭部(にゅうとうぶ)から挿入する方法が一般的です。
この方法が困難な時には、経皮的に(皮膚の表面から)穿刺する方法(PTCS)や超音波内視鏡をガイドに胆管を穿刺(せんし)してステントを留置する方法もあります(EUS-BD)。
ケース1
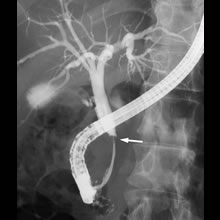
- 膵癌による胆管狭窄のレントゲン像:胆管の狭窄(矢印)がみられます
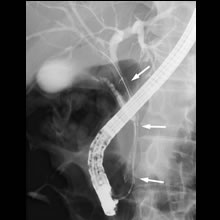
- 狭窄部に金属ステント(矢印)を留置しました。
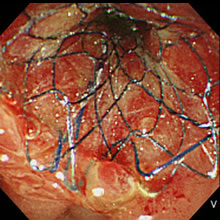
- 内視鏡像:留置した金属ステントが観察されます。
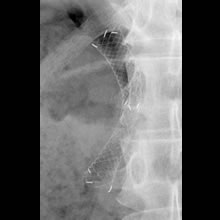
- レントゲン像:数日後金属ステントは展開し、黄疸は改善しました。
ケース2
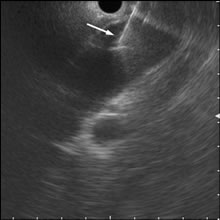
- 膵がんによる閉塞性黄疸の超音波内視鏡像:
拡張した胆管を穿刺針で穿刺(矢印)しました。
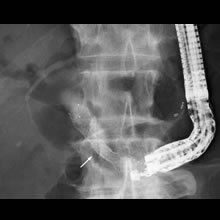
- レントゲン像:穿刺したルートを拡張して金属ステントを留置しました。
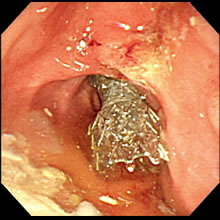
- 内視鏡像:十二指腸内に留置した金属ステントが観察されます。
十二指腸乳頭部腫瘍に対する内視鏡的乳頭部切除術
乳頭部に発生した腫瘍(腺腫(せんしゅ)、一部の早期がん)に対して内視鏡的乳頭部切除術を行っています。乳頭部に限局した腫瘍が適応で、胃や大腸のポリープ切除と同様な手法で腫瘍を切除する方法です。従来の外科的治療に比較して侵襲(しんしゅう)性(負担)が少ない一方で、ある一定リスク(出血、穿孔(せんこう)、膵炎(すいえん)など)があります。
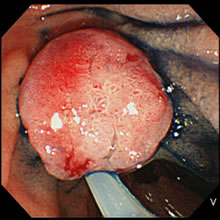
- 内視鏡像:早期乳頭部がんに対して内視鏡
- 的乳頭部切除術を行いました。
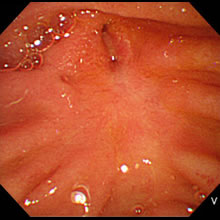
- 内視鏡像:術後1年後再発の所見はみられ
- ませんでした。
膵嚢胞および膵管内乳頭粘液性腫瘍
膵嚢胞は膵臓(すいぞう)の中にできた袋状の構造物で、腫瘍性のものと膵炎後の炎症(えんしょう)性のものなどが挙げられます。前者の場合、多くは膵管内乳頭粘液性腫瘍(すいかんないにゅうとうねんえきせいしゅよう)(IPMN)と呼ばれる疾患を疑います。
この疾患の大部分は良性でありますが(主膵管型という特殊な場合を除く)、
①稀(まれ)ですが悪性化することがあること、
②この疾患とは別の場所に膵臓がんを合併することがあることの2点が問題となっています。
近年、画像検査の進歩とともに、健診などで偶然に膵嚢胞を指摘され、当院へ紹介される方が増えております。膵臓がんが本邦でも増加傾向であること、発見が難しい難治がんの代表であることなどから、当科では膵臓がんの早期診断の取り組みの一つとして、このような膵嚢胞をもつ方を膵臓がんの危険群と考え、定期的な膵の精密検査を行っており、現在600人以上の膵嚢胞の患者さんが当院で定期検査を行っております。
超音波内視鏡検査(EUS)は膵臓の精密検査の中で最も診断精度が高く、当科では膵嚢胞を患者さんに定期的に実施を勧めています。上記の2点が疑われる場合には、入院精査の上速やかに膵臓専門の外科医と連携して治療方針を決めております。
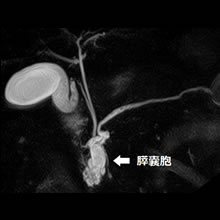
- 膵管内乳頭粘液性腫瘍(IPMN)のMRI像
粘膜下層切開剥離術(ESD)

1980年代からEMR (内視鏡的粘膜切除術)による早期癌の治療が普及しました。EMRは切除可能な面積が小さい点が難点でした。ESD (内視鏡的粘膜下層切開剥離術)は広範囲の病変であっても一括で内視鏡切除できる優れた治療法です。1998年にESDの最初の報告がされ、2000年代からに普及し始めました。当院では2003年から開始し、現在年間300件前後のESDを施行しています。
ESDの対象は、早期の消化管癌(食道癌、胃癌、十二指腸癌、大腸癌)で、リンパ節転移を生じる可能性が低い病変です。条件を満たした早期癌であれば、ESDによって臓器を温存しつつ、病変を一括で完全に切除できるようになりました。
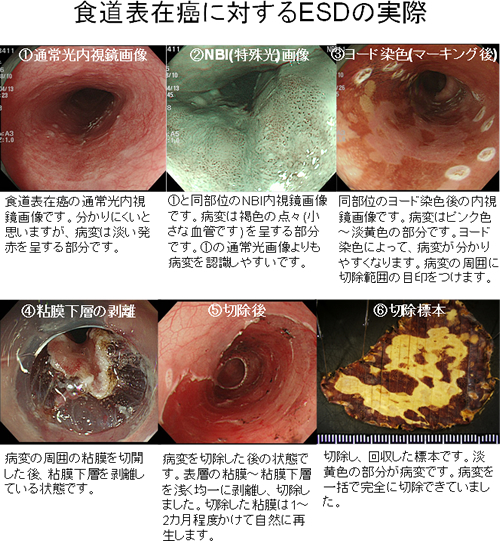
ESDに伴う主な偶発症は、治療時の穿孔、治療後の後出血、治療後の瘢痕狭窄による消化管の通過障害、誤嚥性肺炎などです。対象とする病変の部位や範囲によって、偶発症のリスクや治療に要する時間は異なります。
ESDで切除し回収した病変は病理組織検査 (顕微鏡による詳細な評価)を行います。病理組織検査の結果、転移を生じる可能性が高いと見込まれる場合は、追加で外科手術や放射線化学療法をお勧めすることもあります。
ESDの詳細については、治療を予定する前に詳しくご説明します。疑問や不安などございましたら、お気兼ねなく担当医へお尋ねください。
胃ポリペクトミー
胃ポリープは大きく分けると腫瘍性ポリープと非腫瘍性ポリープに分けられます。非腫瘍性ポリープは胃底腺ポリープや過形成性ポリープなどがあります。癌化は稀であり、通常は経過観察しますが、大きくなると出血や通過障害の原因となることがあり、この場合は内視鏡的切除(ポリペクトミー)の対象となります。 ポリペクトミーとは、内視鏡を体内に入れ、スネアと呼ばれる器具でポリープの根元をつかみ、高周波電流で焼き切る方法です。
拡張術
内視鏡治療後瘢痕に伴う狭窄、外科的切除後に伴う狭窄または様々な原因により通過障害が起こった場合に治療対象となります。狭窄部位の拡張を行うためには内視鏡を使用して行います。内視鏡から様々な器具を入れることで拡張を行いますが、主に先端に風船(バルーン)のついたバルーンダイレーターを使って拡張します。拡張術を行うことで、改善する可能性が十分考えられますが、狭窄の程度によっては、繰り返し拡張術が必要になる場合があります。
食道静脈瘤
多くは肝硬変が原因となり、門脈という肝臓へ流入する血管の圧が高くなり、食道粘膜下にある静脈が風船のように膨らんでしまう病気です。静脈瘤自体は無症状ですが、肝硬変が進行し、静脈瘤が大きくなると、破裂して出血を起こすことがあります。破裂して吐血や下血がみられた場合には緊急で内視鏡的止血術を行います。破裂していない場合でも内視鏡で破裂の徴候がみられた場合、予防的に静脈瘤に対する内視鏡治療を行います。以下に代表的な静脈瘤に対する内視鏡治療法を紹介します。
内視鏡的静脈瘤結紮術(Endoscopic variceal ligation; EVL)
内視鏡の先端に装着した医療用ゴムバンド(Oリング)を静脈瘤の根本にかけ、血流を遮断する治療方法です。血流がなくなった静脈瘤は壊死・脱落し、消失します。比較的簡便な手技であり、出血時の緊急止血方法や予防的治療として多く使用されます。体への負担が少ない治療であるため、肝機能が弱ってしまっている患者さんにも施行可能な治療です。
内視鏡的静脈瘤硬化療法(Endoscopic injection sclerotherapy; EIS)
内視鏡の先端から出す局注針と呼ばれる注射針で静脈瘤を穿刺します。レントゲンで確認しながら静脈瘤内へ硬化剤を注入し、血管内を固めてしまう治療です。大きな静脈瘤や治療・再発を繰り返し固くなった静脈瘤には上述のゴムバンドを掛けることができず、こちらの治療法を選択することがあります。逆に、EVLよりも体への負担が大きいため、肝機能が低下した患者さんへは施行が難しい場合があります。
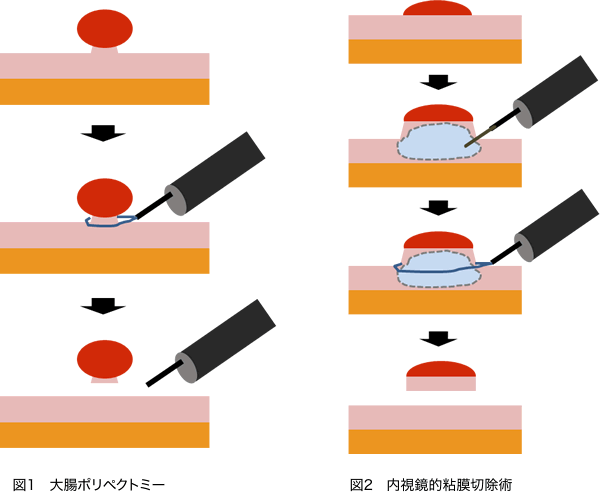
大腸ポリープ切除術(大腸ポリペクトミー/内視鏡的粘膜切除術)
大腸ポリープは、ほとんどが腺腫と呼ばれる良性のポリープです。しかしポリープが増大するにつれ良性のポリープが癌化していく可能性があります。小さな病変の担癌率は5mm以下の病変で0.3%前後、6~9mmの病変で3%前後と報告されています。そのため腫瘍の大きさが5mmを超えてきた病変については切除することが推奨されています。大腸ポリープはスネアと呼ばれる円形のワイヤーを使って切除しますが、切除方法には(1)大腸ポリペクトミー(図1)と(2)内視鏡的粘膜切除術(EMR)(図2)があります。(1)大腸ポリペクトミーは茎を有する病変や隆起が高い病変などが適応となります。病変の基部をスネアで絞扼し電気を流しながら切除します。(2)内視鏡的粘膜切除術は扁平な病変や比較的大きめな病変が適応となります。病変の下に液体を局注し人工的に隆起を形成した後にスネアで電気を流しながら切除します。また非常に小さな病変では電気を流さず、そのまま切除することもあります。
内視鏡的異物除去術
不慮の事態により消化管内へ存在するPTP(薬剤シート)、義歯、歯科医療器具、電池、腸管アニサキスなどを内視鏡を用い消化管壁を傷つけないように回収します。

- 食道内に認めたPTP(薬剤シート)
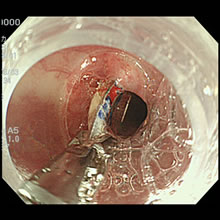
- 特殊先端透明広経キャップを用い食道壁を
傷つけないよう鉗子で回収
内視鏡的止血術
消化管は上部と下部に分けられており食道・胃・十二指腸からの出血を上部消化管出血、小腸のトライツ靭帯より下の出血を下部消化管出血と定義しています。頻度の多いものには胃潰瘍や十二指腸潰瘍、腫瘍、炎症などがあり出血源を見つけ次第止血を行います。止血方法は薬剤局注法、熱凝固法、機械的止血法、薬剤散布法などがあり適宜使い分けて行います。最も多い消化管出血の原因は胃・十二指腸潰瘍であり当院の止血率はほぼ100%と高い止血率です。
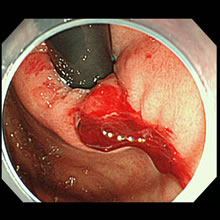
- 胃食道接合部の裂傷からの出血
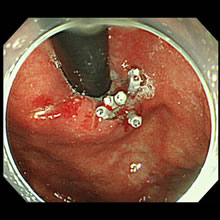
- クリップ止血
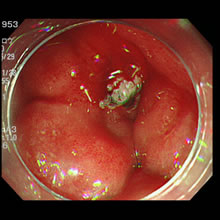
- 十二指腸潰瘍
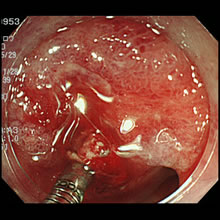
- 局注法による止血
内視鏡的胃瘻造設術(PEG)
内視鏡的胃瘻造設術は、経口摂取困難な患者様に対し、内視鏡を使用し経皮的(腹部の表面から)に胃まで栄養チューブを留置する方法です。当院では年間約100件前後の造設を行ってきましたが、近年、胃瘻造設に対する適応が問題視され減少傾向です。胃瘻造設をご希望の患者様には、適応、偶発症などについてよく相談させていただいたうえで、可能な限り対応させていただいております。
内視鏡検査・治療関係 (2016年度~2023年度実績)
| 年度 | 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | 2018年 | 2017年 | 2016年 |
|---|---|---|---|---|---|---|---|---|
| 胃 | 11,509 | 10,885 | 11,202 | 11,170 | 11,829 | 11,571 | 11,646 | 11,194 |
| 大腸 | 6,869 | 7,269 | 7,199 | 7,113 | 7,577 | 7,644 | 8,440 | 7,154 |
| ERCP | 765 | 692 | 668 | 609 | 656 | 856 | 817 | 720 |
| 超音波内視鏡 | 2843 | 2,700 | 2,466 | 2,400 | 2,433 | 2,493 | 2,131 | 1,955 |
| ESD | 324 | 292 | 301 | 315 | 380 | 292 | 242 | 323 |
最近8年間の消化管・肝胆膵内科で行った論文と研究発表
| 年度 | 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | 2018年 | 2017年 | 2016年 |
|---|---|---|---|---|---|---|---|---|
| 発表 | 119 | 115 | 72 | 51 | 100 | 125 | 106 | 82 |
| 論文 | 27(15) | 24(9) | 28(13) | 23(12) | 19(9) | 23(10) | 29(9) | 8(3) |
():英文論文

伊藤 啓 (いとう けい)
-
役職
副院長
消化管・肝胆膵内科主任部長
消化器病センター長
研修管理センター長 -
卒業年
H8年卒
-
専門分野
消化管・肝・胆・膵疾患、内視鏡診断・治療、IVR
-
認定医
専門医日本内科学会 指導医・総合内科専門医・認定内科医
日本消化器病学会 指導医・消化器病専門医・評議員
日本消化器内視鏡学会 指導医・消化器内視鏡専門医・評議員
日本胆道学会 指導医・評議員
日本膵臓学会 指導医
日本消化器がん検診学会 指導医・認定医
日本がん治療認定医機構 がん治療認定医
臨床研修指導医講習会修了
緩和ケア研修会修了
宮城県対がん協会肝胆膵疾患診断委員会委員
難病指定医(宮城県)
American Society of Gastrointestinal Endoscopy international member
日本ホスピタルアライアンス消化器内視鏡分野委員会 委員長 -
ひとこと
専門的な医療を安心して受けていただけるよう、スタッフ一同日々努力しております。

越田 真介 (こした しんすけ)
-
役職
内科部長
-
卒業年
H16年卒
-
専門分野
肝胆膵疾患、内視鏡診断・治療
-
認定医
専門医日本内科学会 認定内科医・指導医・総合内科専門医
日本消化器病学会 消化器病専門医・指導医・支部評議員・学会評議員
日本消化器内視鏡学会 消化器内視鏡専門医・指導医・支部評議員・本部学術評議員
日本膵臓学会 認定指導医・嚢胞性膵腫瘍委員会委員
日本肝臓学会 肝臓専門医
日本がん治療認定医機構 がん治療認定医
宮城県医師会健康センター専門指導医
宮城県対がん協会肝胆膵疾患委員会委員 -
ひとこと
適切で負担の少ない診療を心がけたいと存じます。
よろしくお願いいたします。

菅野 良秀 (かんの よしひで)
-
役職
内科部長
情報管理センター長
医療秘書室室長
-
卒業年
H17年卒
-
専門分野
胆道・膵臓疾患,内視鏡診断・治療学
-
認定医
専門医日本内科学会 認定内科医・指導医・総合内科専門医
日本消化器病学会 消化器病専門医・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・指導医・支部評議員・本部学術評議員
日本超音波医学会 超音波専門医
日本胆道学会 指導医・評議員
日本がん治療認定医機構 がん治療認定医
宮城県医師会健康センター専門指導医
宮城県対がん協会 肝胆膵疾患診断委員会委員
難病指定医 (宮城県)
Gastroenterological Endoscopy査読委員 (和文誌査読員)
Editorial board, World Journal of Gastroenterology (英文誌査読員)
宮城県緩和ケア研修会修了
地域保健・医療分野 血液事業研修 修了
日本集団災害医学会セミナー 修了
日本静脈経腸栄養学会 東北地区研修会 修了
臨床研修指導医講習会 修了 -
ひとこと
患者様にわかりやすい説明と納得のできる医療を目標にして、日々努力したいと思っています。

小川 貴央 (おがわ たかひさ)
-
役職
内科部長
-
卒業年
H18年卒
-
専門分野
消;内視鏡診断・治療、消化器病学、胆膵疾患
-
認定医
専門医日本消化器病学会 消化器病専門医・本部学会評議員・東北支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・指導医・本部学術評議員・東北支部評議員
日本胆道学会 認定指導医
日本膵臓学会 認定指導医
日本内科学会 認定内科医・指導医・総合内科専門医
日本超音波医学会 超音波専門医
宮城県医師会健康センター専門指導医
難病指定医(宮城県)
日本病院会 臨床研修指導医
Gastroenterological Endoscopy 査読委員(日本消化器内視鏡学会誌査読委員)
宮城県対がん協会 肝胆膵疾患診断委員会委員
宮城県緩和ケア研修会 修了 -
ひとこと
専門性の高い医療をご提供致します。

山形 拓 (やまがた たく)
-
役職
内科部長
-
卒業年
H18年卒
-
専門分野
消化管疾患、食道、胃、大腸の内視鏡診断/治療
-
認定医
専門医日本内科学会 認定内科医
日本消化器病学会 指導医・消化器病専門医・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・学術評議員
日本内視鏡学会 支部評議員仙台市大腸がん検診委員会委員
緩和ケア研修会 修了 -
ひとこと
より苦痛の少ない検査、治療を提供できるよう心がけております。
御不明な点がありましたらお気軽にご相談ください。

楠瀨 寛顕 (くすのせ ひろあき)
-
役職
内科副部長
-
卒業年
H18年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会 認定内科医・総合内科専門医
日本消化器病学会 消化器病専門医・指導医・本部学会評議員・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・本部学術評議員・支部評議員日本肝臓学会 肝臓専門医
日本胆道学会 認定指導医
日本膵臓学会 認定指導医
-
ひとこと
安全で適切な医療を提供できるよう日々努力して参ります。

酒井 利隆 (さかい としたか)
-
役職
内科医長
-
卒業年
H20年卒
-
専門分野
肝胆膵疾患 内視鏡診断・治療
-
認定医
専門医日本内科学会 認定内科医・総合内科専門医
日本消化器病学会 指導医・消化器病専門医
日本消化器内視鏡学会 消化器内視鏡専門医
日本肝臓学会 肝臓専門医
臨床研修指導医講習会 修了
日本膵臓学会 認定指導医日本超音波医学会 超音波専門医
-
ひとこと
患者様のことを第一に考え、一人一人に最適な医療を提供して参ります。どうぞよろしくお願いいたします。

與那嶺 圭輔 (よなみね けいすけ)
-
役職
内科医長
-
卒業年
H21年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会 認定内科医・総合内科専門医
日本消化器病学会 消化器病専門医・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・支部評議員日本膵臓学会 認定指導医
日本胆道学会 認定指導医
難病指定医
臨床研修指導医講習会修了
緩和ケア研修会 修了 -
ひとこと
皆様のお役にたてるよう、精一杯努力して参ります。

宮本 和明 (みやもと かずあき)
-
役職
内科医長
-
卒業年
H22年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会 認定医
日本消化器病学会 消化器病専門医・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・支部評議員
総合内科専門医日本胆道学会 認定指導医
日本肝臓学会 肝臓専門医
日本膵臓学会 認定指導医
難病指定医
緩和ケア研修会 修了
臨床研修指導医講習会 修了 -
ひとこと
患者様から信頼されるよう精一杯努力して参ります。

嶋田 奉広 (しまだ ともひろ)
-
役職
内科医長
-
卒業年
H23年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会認定 総合内科専門医・内科認定医
日本消化器病学会 消化器病専門医・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・支部評議員
難病指定医(宮城県)
臨床研修指導医講習会 修了
緩和ケア研修会 修了 -
ひとこと
患者さんを第一に暖かい診療を提供して参ります。

小堺 史郷 (こざかい ふみさと)
-
役職
内科医長
-
卒業年
H25年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会 認定内科医
日本消化器病学会 消化器病専門医・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・支部評議員日本膵臓学会 認定指導医
日本肝臓学会 肝臓専門医
日本胆道学会 認定指導医
日本がん治療認定医機構 がん治療認定医
宮城県医師会健康センター専門指導医
宮城県対がん協会 肝胆膵疾患診断委員会委員
臨床研修指導医講習会修了
緩和ケア研修会 修了
難病指定医(宮城県) -
ひとこと
患者さんのために誠心誠意の気持ちを持って診療にあたりたいと思います。

是川 海 (これかわ かい)
-
役職
内科医長
-
卒業年
H26年卒
-
専門分野
消化器内科
-
認定医
専門医医学博士
日本内科学会 内科認定医
日本消化器内視鏡学会 消化器内視鏡専門医日本消化器病学会 消化器病専門医
日本肝臓学会 肝臓専門医
日本腹部救急医学会 腹部救急認定医
日本消化器がん検診学会 総合認定医
日本消化管学会 胃腸科専門医・指導医
日本医師会認定産業医
緩和ケア研修会 修了難病指定医
オンライン診療研修修了(厚労省認定)
-
ひとこと
患者さんの健康のため全力を尽くします。よろしくお願いします。

清水 孟 (しみず たけし)
-
役職
内科医長
-
卒業年
H27年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会 認定内科医
日本消化器病学会 消化器病専門医・支部評議員
日本消化器内視鏡学会 消化器内視鏡専門医・支部評議員
難病指定医 -
ひとこと
患者様を第一に真摯に医療にあたって参ります。

岡野 春香 (おかの はるか)
-
役職
内科医長
-
卒業年
H27年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会 認定内科医
日本消化器病学会 消化器病専門医
難病指定医日本肝臓学会 肝臓専門医
-
ひとこと
患者さんに寄り添った医療を心がけて参ります。

石田 喬之 (いしだ たかゆき)
-
役職
内科医員
-
卒業年
H30年卒
-
専門分野
消化器外科
-
認定医
専門医外科専門医
-
ひとこと
内視鏡を学ばせていただきます。
至らない点も多々あるかと思いますが、精一杯頑張りますので、何卒よろしくお願い致します。

佐藤 宏樹 (さとう ひろき)
-
役職
内科医員
-
卒業年
H30年卒
-
認定医
専門医日本内科学会 内科専門医
-
ひとこと
丁寧な医療を心がけ、誠心誠意努めます。

細川 健斗 (ほそかわ けんと)
-
役職
内科医員
-
卒業年
H30年卒
-
認定医
専門医日本内科学会 内科専門医
緩和ケア研修会 修了
-
ひとこと
いち早く社会に貢献できる医師になれるよう精進してまいります。よろしくお願いいたします。

住谷 秀仁 (すみや ひでひと)
-
役職
内科医員
-
卒業年
H31年卒
-
専門分野
消化器内科
-
認定医
専門医日本内科学会 内科専門医
緩和ケア研修会 修了
-
ひとこと
患者様を第一に、丁寧な説明や適切な医療を提供して参ります。

江渡 悠竣 (えと ゆたか)
-
役職
内科医員
-
卒業年
R2年卒

澤井 洋晟 (さわい ようせい)
-
役職
内科医員
-
卒業年
R2年卒
-
認定医
専門医緩和ケア研修会修了
-
ひとこと
患者さんが安心して医療を受けられるよう、日々努力して参ります。

沼田 燿孝 (ぬまた てるゆき)
-
役職
内科医員
-
卒業年
R2年卒
-
ひとこと
日々、精進していけるよう頑張りたいと思います。

大圃 研 (おおはた けん)
-
役職
非常勤医師(NTT東日本関東病院 内視鏡部 部長)
-
卒業年
H10年卒
-
専門分野
消化器内科全般、消化器内視鏡診断・治療
-
認定医
専門医日本内科学会 認定内科医
日本消化器内視鏡学会 消化器内視鏡専門医・消化器内視鏡指導医
日本消化管学会 胃腸科専門医 -
ひとこと
仙台オープン病院で日本最高品質の内視鏡治療を提供する為、平成29年より、非常勤として診療をしております。安心して御来院ください。

洞口 淳 (ほらぐち じゅん)
-
役職
非常勤医師(医療法人社団洞口会 理事長・名取中央クリニック 院長)
-
卒業年
H10年卒
-
専門分野
消化器内科全般、消化器内視鏡、胆膵内視鏡
-
認定医
専門医日本内科学会認定内科医、総合内科専門医
日本消化器内視鏡学会 消化器内視鏡専門医・指導医・東北支部評議員
日本消化器病学会 消化器病専門医・東北支部評議員
宮城県対がん協会肝・胆・膵疾患診断委員
難病指定医
EST診療ガイドライン委員会作成委員
EPLBD診療ガイドライン委員会作成委員 -
ひとこと
平成26年に退職して以降、毎週火曜日に非常勤として働いております。何かございましたら些細なことでも構いませんので、お気軽に御相談下さい!

大平 哲也 (おおひら てつや)
-
役職
非常勤医師(おおひら内科クリニック 院長)
-
卒業年
H15年卒
-
専門分野
上下部 消化管
-
認定医
専門医日本内科学会 指導医・総合内科専門医・認定内科医
日本消化器病学会 消化器病専門医
日本消化器内視鏡学会 消化器内視鏡専門医
難病指定医
臨床研修指導医養成講習会修了
緩和ケア研修会修了 -
ひとこと
皆様のお役に立てるよう努力いたします。

小池 良樹 (こいけ よしき)
-
役職
非常勤医師(医療法人社団 南大野田こいけクリニック 院長)
-
卒業年
H18年卒
-
専門分野
消化管(食道、胃、大腸)の内視鏡診断・治療

田中 恵 (たなか めぐみ)
-
役職
非常勤講師
-
卒業年
H21年卒
-
専門分野
消化器
-
認定医
専門医内科認定医
日本消化器病学会 消化器病専門医
日本消化器内視鏡学会 消化器内視鏡専門医 -
ひとこと
一人ひとりの患者さんに対して丁寧な診療を心がけています。
医師体制表
消化管
| 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|
| 清水 孟 | 佐藤 宏樹 | 嶋田 奉広 |
是川 海 |
山形 拓 |
肝胆膵
| 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|
|
伊藤 啓 楠瀬 寛顕 |
菅野 良秀 小堺 史郷 |
與那嶺 圭輔 宮本 和明 |
越田 真介 酒井 利隆 |
小川 貴央 岡野 春香 |
休診・代診情報
休診・代診情報はありません。







